به گزارش ایسنا، سابقه اولین تزریق خون در کشور ما به سالهای ابتدایی دهه ۲۰ هجری شمسی بازمیگردد؛ سالهایی که کمتر کسی ارزش خون و اهدای خون را میدانست و پیدا کردن خون داوطلبانه برای نجات جان بیماران دشوار بود. به تدریج با شناخته شدن ارزش حیاتی تزریق خون در نجات بیماران و افزایش تجویز خون در مراکز درمانی، جمعآوری خون داوطلبان جوابگوی نیاز بیماران نبود و تنها راه چاره، پرداخت پول در برابر دریافت خون بود.
خونفروشی خیابانخوابها
بر این اساس دلالها، خونفروشی را باب کردند و بنگاههایی ایجاد شد که خون را در ازای پرداخت پولی ناچیز از مردم میخریدند و به بهایی گزاف به بیمارستانها و مراکز درمانی میفروختند. مشتریانشان هم افراد بیبضاعت و به ویژه معتادان و خیابانخوابها بودند و مهمتر اینکه کنترلی بر سلامت و کیفیت خونها نبود.
خونفروشی، ترس از شیوع بیماریهای ناشی از خرید و فروش خون، نبود نظارت بر سلامت خونهای اهدایی و یا خریداری شده و.... باعث شد که طرح اولیه تأسیس یک سازمان مستقل برای ساماندهی سیستم تأمین خون و فرآوردههای خونی شکل گیرد؛ طرحی که به تدریج به تأسیس سازمان ملی انتقال خون ایران در نهم مرداد ماه ۱۳۵۳ منتج شد و ختم ماجرای خونفروشی و تعطیلی بنگاههای واسطه از اولین دستاوردهای این سازمان بود.

دو نقطه عطف اهدای خون
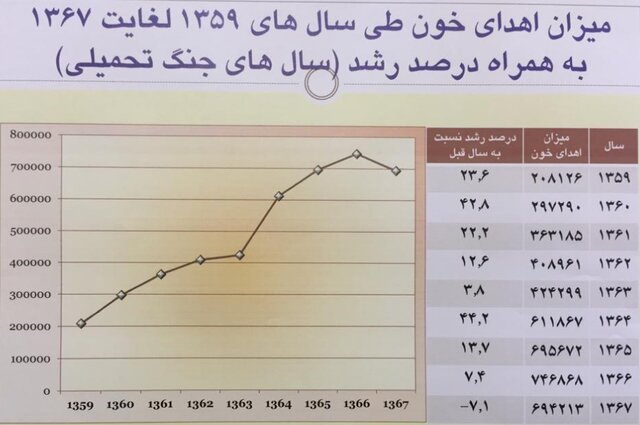
۲۲ بهمن ۱۳۵۷ و ۳۱ شهریور ۱۳۵۹؛ نقطه عطف و شروعی تازه برای اهدای خون ایرانیان بودند. پیروزی انقلاب و اسلامی و بعد از آن بروز جنگ هشت ساله علیه کشورمان بهترین فرصت برای ترویج فرهنگ اهدای خون داوطلبانه بود. مشارکت گروههای مختلف مردم برای تأمین خون مورد نیاز مجروحین انقلاب و جنگ، فرصتی را پیش روی سازمان انتقال خون قرار داد تا بتواند اهدای خون ۱۰۰ درصد داوطلبانه را در کشور مستقر کند؛ هدفی که با پشتوانهای مردمی حدود هشت سال قبل محقق شد.
بر همین اساس بود که طبق آمارها میزان اهدای خون که در سال ۱۳۵۹ نزدیک به ۲۰۸ هزار و ۱۲۶ واحد بود، در سال ۱۳۶۶ به ۷۴۶ هزار و ۸۶۸ واحد رسید.

قدم بعدی انتقال خونیها، تضمین سلامت و کیفیت بود؛ موضوعی که سالها چالش را به دنبال داشت. با شناسایی عوامل بیماریزای منتقله از طریق خون مانند ویروسهای هپاتیت بی، اچآیوی و هپاتیت سی، ارتقا سلامت فراوردههای خونی جایگاه خاصی را در فعالیتهای کنترل کیفی سازمان انتقال خون به خود اختصاص داد. انجام آزمایشهای بررسی ویروسی روی تکتک کیسههای خون، تهیه و نگهداری فرآوردههای خونی و در نهایت ارسال فراورده به بانک خونهای بیمارستانی کارنامه درخشانی را برای انتقال خون ایران رقم زد. همچنین پیادهسازی سیاستهای سازمان جهانی بهداشت، از جمله حذف سیستم جایگزینی خون و جمعآوری خون از اهداکنندگان داوطلب، انجام آزمایشهای غربالگری خون، اهدای مستمر، سیستم خود حذفی محرمانه و … موقعیت ممتازی را برای این سازمان در بین کشورهای منطقه فراهم کرد.
در عین حال استقرار و گسترش نظام مراقبت و نظارت بر مصرف خون و فرآوردهها (هموویژهلانس) در ۷۲۰ بیمارستان کشور نیز از دیگر اقدامات سازمان انتقال خون در راستای توسعه کیفیت و سلامت خون بوده است.
۱۳۸۹ و آغاز به کار بانک خون بندناف
در عین حال سازمان انتقال خون ایران طی سالها فعالیت به حوزههای نوین پزشکی نیز نظر داشته است؛ بهطوریکه بانک خون بند ناف سازمان انتقال خون ایران در سال ۱۳۸۹ راهاندازی شد و از زمان تأسیس این بانک خون بند ناف در سازمان انتقال خون تاکنون نزدیک به ۴۰۰۰ خون بند ناف با کیفیت بالا و به صورت کاملاً مکانیزه پردازش و ذخیره شده است. اولین پیوند هم از بانک خون بند ناف در سال ۱۳۹۱ در بیمارستان شریعتی انجام شد و تاکنون ۱۵ مورد پیوند با استفاده از این سلولهای خون بند ناف ذخیرهشده، با موفقیت انجام شده است.
رسیدن شاخص اهدای خون به عدد ۲۷ در هر هزار نفر جمعیت کشور، نشاندهنده روند رو به رشد استقبال مردم برای اهدای خون است. اما مسلماً ادامه این سیر صعودی تنها در سایه تبدیل ضرورت اهدای خون به یک فرهنگ و یک باور عمومی میسر خواهد بود. حرکتی که توجه فرد فرد جامعه و حمایت همه جانبه سازمانها و نهادهای مسئول در زمینه سلامت و فرهنگ کشور را طلب میکند.
جهت تشریح وضعیت خوندهی و خونگیری قبل از تأسیس سازمان انتقال خون، چرایی ورود خونهای آلوده به کشور، نحوه تضمین سلامت خون و… با دکتر علیاکبر پورفتحالله- مدیرعامل سازمان انتقال خون ایران به گفتوگو نشستیم که مشروح آن را در ادامه میخوانید:
- اولین خونگیریها در جهان چگونه اتفاق افتاد و چطور به ایران رسید؟
داستان انتقال خون در همه جای دنیا به چند صد سال تلاش محققان برای استفاده از خون به عنوان یک ابزار درمانی بازمیگردد. بعد از اینکه آقای کارل لندشتاینر گروههای خونی را کشف کرد، خون آماده و فرآوری شده مورد نیاز بود تا امکان انتقال خون فراهم شود. به طور کلی بعد از جنگ جهانی دوم توجه به اهدای خون افزایش یافت. در جنگ جهانی دوم تجربه بسیار زیادی از نجات جان انسانها و بیماران به دلیل دسترسی به خون و فرآوردههای خونی به دست آمد. در ارتش نازیسم هم روی بحث اهدای خون اقدامات زیادی انجام دادند. توانستند زنجیره سرد داشته باشند، خون را حفظ کرده و حتی به سراغ تولید آلبومین بروند تا بتوانند فرآوردههای خونی را با کمترین آسیب به جبههها و بیمارستانهای صحرایی منتقل کنند. بر همین اساس بود که ادبیات ضرورت ایجاد بانکهای خون به وجود آمد و مراکزی در بیمارستانها تأسیس شد که کار بانک خون را انجام میدادند.
درسی که از ایدز و هپاتیت گرفتیم
در دهه ۸۰ میلادی بود که بحث ابتلاء به اچآیوی و هپاتیت C از طریق خون و فرآوردههای خونی مطرح شد و دیدگاهها را درباره انتقال خون تغییر داد. درسی که از اچآیوی و هپاتیت C گرفتیم این بود که نباید به هر اهداکننده خونی اعتماد کرد و باید به سمت اهداکنندگان آگاهی رویم که بتوانند در سلامت خون نقش داشته باشند تا بر این اساس بتوانیم در مدیریت و کنترل بیماریهای نوظهور نقش ایفا کنیم. به هر حال در دهه ۸۰ تقریباً هر کس که خون دریافت کرد، درگیر بیماریهای نوظهور HIV و هپاتیت C شد و تمام دنیا با چالش هپاتیت و اچآیوی مواجه شدند. در آن زمان شیوع این دو بیماری در مصرفکنندگان خون بسیار بالا بود. بر همین اساس هم ادبیات جدیدی ایجاد شد که تاکید میکرد در هر کشور باید یک ساختار ملی انتقال خون باشد تا کار اهدای داوطلبانه و بدون چشمداشت خو را به صورت حرفهای انجام دهد.
انتقال خونِ ملی
در عین حال باید توجه کرد که مخاطبین انتقال خون ابتدا کسانی بودند که برای خرید و فروش و منافع مالی اهدای خون میکردند. این اتفاق هم در همه جای دنیا وجود داشت و به همین دلیل هم سازمان بهداشت جهانی قطعنامهای صادر و توصیه کرد که کشورها برای نظام سلامتشان انتقال خونهای ملی ایجاد کنند و به صورت ملی کار انتقال خون و فرآوردههای خونی را پیش برند تا بتوان از بروز بیماریهای نوظهور پیشگیری کرد. خوشبتانه کشور ما یکی از کشورهای پیشرو در این حوزه بود؛ بهطوریکه کمتر از یکسال بعد از قطعنامه سازمان بهداشت جهانی یعنی در سال ۱۳۵۳ سازمان انتقال خون ایران در کشور تشکیل شد.
خونفروشی در دهههای گذشته به روایت فیلم دایره مینا - ساخته داریوش مهرجویی
مافیای خون
- پیش از تشکیل سازمان انتقال خون، وضعیت خونگیری و اهدای خون در بیمارستانها چگونه بود؟
پیش از ایجاد سازمان ملی انتقال خون در کشور افراد مختلفی درگیر خرید و فروش خون بودند. این افراد بانکهای خونی برای خودشان داشتند و به مردم در قبال دادن خون، پول میدادند. مردم هم خونشان را در اختیار آنها گذاشته و این بنگاههای خونفروشی هم با دریافت پول بیشتر، خون مورد نیاز مراکز درمانی را تأمین میکردند و به نوعی یک بنگاه خصوصی بودند. البته در آن سالها جمعیت هلالاحمر آن زمان هم ساختاری را برای اهدای خون ایجاد کرده بود که البته قدرت چندانی نداشت و در برابر مافیای خرید و فروش خون اجازه کار به هلال احمر داده نمیشد.
وضعیت آن مقطع از خونفروشی در کشور ما در فیلم «دایره مینا» که یکی از فیلمهای تأثیرگذار آقای داریوش مهرجویی بود، به خوبی به تصویر کشیده شده است. این فیلم به دعوت دکتر "علا" و بر اساس نمایشنامه «آشغالدونی» غلامحسین ساعدی در سال ۱۳۵۳ ساخته شد. دایره مینا در شرایطی بعد از جشنهای ۲۵۰۰ ساله شاهنشاهی که نشان میداد همهچیز در ایران گل و بلبل است، ساخته شد و فیلمی بود که تصویر سیاهی را از جامعه نشان میداد. به همین دلیل واکنشهای زیادی را به دنبال داشت؛ بهطوریکه فیلم به مدت سه سال توقیف شد و بعد از چند سال پروانه نمایش گرفت. با ساخت این فیلم و دیدن وضعیت انتقال خون در آن زمان بود که به این نتیجه رسیدند که راهکار حل این معضلات در کشور ایجاد انتقال خون ملی در کشور است و بر همین اساس سازمان انتقال خون با تلاش دکتر علا تشکیل شد.
- بعد از تشکیل سازمان انتقال خون چه مدت طول کشید تا ساختار سازمان توسعه یابد و استانداردهای لازم برای اهدا و تولید خون و فرآوردههای خونی را کسب کند؟
خوشبختانه سازمان انتقال خون ایران خیلی عالمانه و آگاهانه تأسیس شد و در زمان تأسیس تمام استانداردهای روز آن مقطع را رعایت کردند. اولین سیستمهای اتوماسیون آزمایشگاهی به مراکز اهدای خون آمد. از طرفی تبلیغ اهدای خون هم با روش خون جایگزین در کشور ما شکل گرفت که بر اساس آن افراد یا میبایست اهدای خون کرده باشند و کارت اهدای خون داشته باشند و یا اگر به خون و فرآوردههای خونی نیاز داشتند، به تعدادی که خون برایشان تأمین میشد، میبایست افرادی از اعضای خانوادهشان را میآوردند تا به جانشینی آنها خون اهدا کنند. نام این اقدام را خون جایگزین گذاشته بودند. این کار هم حرکت بزرگی بود. از طرفی از همان ابتدای کار امکان آزمایش و غربالگری فراهم شد. این درحالیست که پیش از تشکیل سازمان انتقال خون موارد ابتلاء به بیماریهای مرتبط با اهدای خون بسیار زیاد بود. به هر حال وقتی خون را آزمایش نمیکنید، احتمال شیوع بیماریها در جامعه وجود دارد. به عنوان مثال پیش از تشکیل سازمان حدود دو تا سه درصد جمعیت کشور مبتلا به هپاتیت بودند. حتی یکی از چهرههای شاخصی که با هپاتیت از دنیا رفتند، آقای مرحوم نمازی، خیر و مؤسس بیمارستان نمازی شیراز هستند. داستان از این قرار بود که آقای نمازی همزمان با افتتاح بیمارستان نمازی، دچار افتادگی و شکستگی استخوان پا میشوند و خودشان جز اولین بیمارانی بودند که در بیمارستانشان بستری شدند. از آنجایی که آقای نمازی شخصیت بزرگی بودند برایشان یکی از معروفترین ارتوپدهای آلمانی را از آلمان دعوت میکنند تا ویزیت شوند. بعد از ویزیت پزشک توصیه میکند که چون مرحوم نمازی ضعیف شدند و خونریزی زیادی داشتهاند، یک واحد خون به او تزریق کنند. خون را تزریق میکنند و یک ماه بعد آقای نمازی با منظره هپاتیت از دنیا میروند.

تلاش ۲۵ ساله انتقال خون برای کسب استاندارد اروپاییان
بنابراین توسعه انتقال خون از بدو تأسیس سازمان آغاز شد. در عن حال بعد از پیروزی انقلاب اسلامی هم فرصتهای خوبی برای سازمان انتقال خون به وجود آمد. به عنوان مثال قانون تأسیس سازمان انتقال خون که اقتدار را به سازمان انتقال خون داد، از اقداماتی بود که بعد از انقلاب اسلامی انجام و باعث شد که سازمان انتقال خون بتواند کارایی لازم را پیدا کند. در حال حاضر میبینیم که در تمام کشورهای منطقه ساختار انتقال خون ملی ندارند و یا اگر دارند، قدرت عملیات ندارند. در ترکیه علیرغم نظام سلامت پیشرفتهای که دارند در ایجاد یک ساختار انتقال خون ملی دچار چالش شدهاند. بنابراین ساختار انتقال خون ایران به خوبی دیده شده و پا به پای دنیا حرکت کردیم. در عین حال ایران در میان کشورهای منطقه که صنعت پلاسما ندارند، تنها کشوری است که دانش جمعآوری پلاسما را دارد و ۴۰۰ هزار لیتر از پلاسمایمان استانداردهای اروپایی را کسب کرده است. برای دریافت استانداردهای اروپایی راه طولانی رفتیم و حدود ۲۵ سال تلاش کردیم. ما حدود ۷۰ ایزو واقعی در ساختارمان داریم و به همین دلیل هم زمینه انتقال خون با کشورهای پیشرفته دنیا رقابت میکنیم.
یکی از بحثهای مطرح در اتحادیه اروپا، این است که اهداکنندگان بار اول را به حداقل رسانده و آزمایش و غربالگری روی اهداکنندگان بار اولی انجام دهند، اما این کار را نمیتوانند در همه جا دنیا انجام دهند. زیرا دچار کمبود خون میشوند. حال این اقدام در ارتقا سلامت خون نقش پررنگی دارد. ما توانستیم این اقدام را در کشور انجام دهیم و در حال حاضر در ۱۵ استان کشور آزمایش و غربالگری اهداکنندگان بار اولی را انجام میدهیم. بعد از هلند تنها کشوری که توانست این برنامه را در ۱۵ استان کشور انجام دهد، ایران بود.
از خونگیری اجباری تا اهدای خون ۱۰۰ درصد داوطلبانه
- یکی از مسائلی که در کشور ما بحث اهدای خون را خیلی تحت تأثیر قرار داده، انقلاب اسلامی و بعد هم جنگ هشت ساله دفاع مقدس بوده است، نظر شما در این باره چیست؟ انتقال خون بعد از انقلاب و جنگ چه تغییری کرد و چگونه از اهدای خون جانشین به اهدای خون ۱۰۰ درصد داوطلبانه رسیدیم؟
یکی از توصیههای سازمان بهداشت جهانی اهدای خون داوطلبانه و بدون چشمداشت بود و تقریباً اکثر کشورها هم این مرحله را گذراندند و از خون جانشین و فامیلی به اهدای خون داوطلبانه رسیدهاند. در کشور ما هم اهدای خون جانشین و فامیلی، به نوعی بستر اهدای خون داوطلبانه را ایجاد کرد؛ بهطوریکه افراد از طریق اهدا خون فامیلی تجربه اهدای خون را پیدا میکردند. تجربهای که میتوانست آنها را به اهدای خون پیوند دهد. ببینید معمولاً گفته میشود که اگر بتوانید ۹۰ درصد نگرش افراد را تغییر دهید، عملاً پنج درصد موفق میشوید که این نگرش را به عمل تبدیل کنید. زیرا تغییر نگرش با تغییر عمل متفاوت است. حال ممکن است تغییر نگرش ایجاد شود و هیچگاه وارد تغییر عمل نشویم.
اهدای خون جانشین این بستر را فراهم کرد که خاستگاه اجباری خوندهی به سمت اهدای خون داوطلبانه رود. حتی خود من هم همین روند را طی کردم. یادم میآید که در زمانی که در تهران دانشجو بودم، عمویم برای اقدامی درمانی به تهران آمده بود و نیاز به تزریق خون داشت، با من تماس گرفتند و گفتند که عمویت میخواهد عمل شود بیا و خون بده. من هم با ترس و لرز رفتم و به اجبار به عنوان جانشین برای عمویم خون دادم، اما بعد تابوی اهدای خون برایم شکسته شد و فهمیدم اهدای خون خطری ندارد. بنابراین اهدای خون جانشین بستری را برای کشور ایجاد و این بستر زمینه حرکت ایران به سوی اهدای خون داوطلبانه را فراهم کرد. البته انصافاً سازمان انتقال خون هم در واحدهای جذب و حفظ اهدای خون خیلی تلاش کرد تا نگاه مردم را به اهدای خون تغییر دهد.
از طرفی جنگ هشت ساله دفاع مقدس هم نقش بزرگی در اهدای خون داوطلبانه داشت. تقریباً در همه جای دنیا یکی از کارکردهای جنگ، گسترش فرهنگ اهدای خون است و حتی اهدای خون داوطلبانه در اروپا بعد از جنگ جهانی دوم شکل گرفت. در ایران هم زمانیکه مجروحین به خانههایشان بازمیگشتند، حس همبستگی جنگ باعث میشد که به سمت اهدای خون داوطلبانه گذر کنیم؛ به طوری که اگر آمار دوران جنگ را نگاه کنیم، میبیینم که در برخی سالها نسبت به سالهای قبل از جنگ رشد اهدای خون هفت برابری داشتهایم. ما بعد از هر عملیات شاهد صفهای طولانی مردم در جلو مراکز اهدای خون بودیم.
جوانانی که از زمان جنگ تاکنون خون میدهند!
بنابراین جنگ هم یکی از پدیدههای تأثیرگذار در اهدا خون است. تحلیل آماری ما هم نشان میدهد که از نظر سنی اکثر اهداکنندگان ما تاکنون همان اهداکنندگان دوران جنگ هستند. حس همبستگی دوران جنگ آنها را به جمع اهداکنندگان خون کشانده و هنوز هم اهداکننده خون هستند، اما مشکل این است که دارند به سنی میرسند که از چرخ اهدای خون خارج میشوند و باید برای آیندهای که آنها از چرخه اهدای خون حذف میشوند، برنامهریزی کنیم. از طرفی در دنیا با بحث سالمندی مواجهیم و خود سالمندی یکی از چالشهای بزرگ مراکز انتقال خون است. گزارش سال گذشته سازمان بهداشت جهانی میگوید که در اتحادیه اروپا ۶۵ درصد خون و فرآوردههای خونی در سال گذشته در افراد بالای ۵۰ سال مصرف شده و این یعنی سالمندی مصرف خون را به شدت افزایش میدهد. زیرا بسیاری از بیماریها در دهه ۵۰ یا ۶۰ عمر اتفاق میافتد. حال سالمندی از یک طرف مصرف خون را بالا میبرد و از طرفی هم اتکای خونگیری فقط به جامعه سالمندان است و کمکم اهداکنندهها را از دست میدهی. در حال حاضر حدود ۱.۵ میلیون نفر اهداکننده خون داریم که حدود ۶۰۰ هزار نفرشان اهداکننده مستمر هستند و بخش عمدهای از این اهداکنندگان مستمر از جوانان دوران جنگ هستند. حال باید توجه کرد که سن اهدای خون از ۱۸ سال تا ۶۰ سال و برای اهداکنندگان مستمر تا ۶۵ سال است.
به هر حال به تدریج در سالهای بعد از جنگ، اهدای خون ایران به سمت داوطلبانه بودن رفت و در حال حاضر هشتمین سالی است که اهدای خون ایران ۱۰۰ درصد داوطلبانه بوده و به تأیید سازمان بهداشت جهانی رسیده است و بهطور کامل نیازهای بیمارستانیمان رفع میشود.
ماجرای خونهای آلوده
- اشاره کردید که از ابتدای تأسیس سازمان انتقال خون همه استانداردها در سازمان ایجاد شد و از نظر سلامت خون هم ارتقا قابل ملاحظهای داشتهایم، اما بیش از یک دهه بعد از تأسیس این سازمان شاهد ورود خونهای آلوده به کشور بودیم که تعداد زیادی از بیماران را به ویروس اچآیوی مبتلا کرد، چطور چنین اتفاقی رخ داد؟
واقعه خونهای آلوده مختص ایران نبود، ابتلاء به ویروس اچآیوی و هپاتیت از طریق خون در همه جای دنیا اتفاق افتاد. باید توجه کرد که تا قبل از سال ۱۹۸۳ چیزی به اسم ویروس اچآیوی شناخته نشده بود. البته در آن زمان بحث تولید داروهای مشتق از پلاسما مطرح بود و کشورها برای اینکه به صورت صنعتی این داروها را تولید کنند، مجبور بودند حجم زیادی از پلاسما را مخلوط کرده و از آن فاکتور هشت و IVIG استخراج کنند. حال وقتی یکی از این پلاسماها مشکل داشته باشد، میتواند همه را دچار مشکل کند. در آن زمان هیچ اطلاعاتی درباره روشهای ویروسزدایی و آزمایشگاهی مرتبط با اچآیوی نبود. در دهه ۸۰ و ۹۰ و حدود ۳۰ سال قبل با رخداد هپاتیت C مواجه شدیم. ما تا قبل از ۱۹۹۳ میدانستیم که ویروس دیگری به نام هپاتیت نه A و نه B وجود دارد و بعد از مدتی مشخص شد که این ویروس هپاتیت C است. حال از زمان کشف ویروس تا زمانیکه یک تست مناسب برایش ایجاد کنید، زمان طولانی نیاز است و به تبع خیلیها قبل از این مبتلا شدند.
خوشبختانه امروز ما در این زمینه پیشرفتهای خوبی داشتهایم. هپاتیت C تا مدتها بیماری بدون درمان بود، اما امروز درمان قطعی دارد. بنابراین رخداد هپاتیت در همه جای دنیا اتفاق افتاد. در کشور ما هم چنین رخدادی اتفاق افتاد و اتفاقاً آمار ما نسبت به آمار سایر کشورهای دنیا خیلی کم بود. هرچند که هر یک مورد ابتلاء هم دردآور است، اما طبق گزارشی که در آن سالها منتشر شد ما در بدترین شرایط ۲۰۰ نفر اچآیوی مثبت داشتیم که اگر در آن مقطع که جمعیتی ۳۰۰۰ نفری از بیماران هموفیلی مصرفکننده داروهایی مشتق از پلاسما بودند، حدود هفت الی هشت درصد میشود؛ این درحالیست که این آمار در کشورهای غربی بالای ۹۰ درصد است. بنابراین در نگاهی مقایسهای میبینید که سیستم خوب عمل کرده است.
ابتلاء به اچآیوی از طریق خونهای آلوده در کشور ما به دلیل داروهای مشتق از پلاسما بود و نه به دلیل استفاده از فرآوردههای داخلی. به همین دلیل هم یکی از چالشهای امروز در سازمان انتقال خون این است که میخواهیم منبع پلاسمای داروهای مشتق از پلاسما را ایرانی کنیم. در زمینه داروهای مشتق از پلاسما حدود ۴۰۰ هزار لیتر پلاسما را خودمان تولید میکنیم و حدود ۲۰۰ هزار لیتر یعنی دو - سوم داروهای مشتق از پلاسما، وابسته به پلاسمای بیگانه است و میتواند به عنوان منبع بیماریهای نوظهور مطرح شود، اما تلاش میکنیم بتوانیم پلاسمای ایرانی را جایگزین کنیم. در حال حاضر حدود ۲۰۰ هزار لیتر پلاسمای بازیافتی را در چرخه، تولید میکنیم و در حداقل ۱۵ استان بزرگمان مراکز جامع اهدا را ایجاد کردیم که در این مراکز به جز امکان اهدای خون، امکان اهدای پلاسما و پلاکت هم وجود دارد و امکان پذیرهنویسی سلولهای بنیادی را هم داریم. بنابراین تلاش میکنیم که به سمت تولید ۱۰۰ درصدی داروهای مشتق از پلاسما با پلاسمای ایرانی رویم.
- در حالحاضر وضعیت سلامت خون و فرآوردههای خونی در ایران چگونه است؟
در حال حاضر وضعیت ما از نظر امکان ابتلاء به هپاتیت C و اچآیوی همسطح کشورهای اروپایی است. زیرا ما استانداردهای اروپا را کسب کردیم و تمام نمونههایمان با دقیقترین روش و سیستم اتوماسیون مورد ارزیابی قرار میگیرد. سال گذشته حدود یک میلیون پلاسمای مازاد بر مصرفمان برای پالایش قراردادی رفت و در این فرآیند بر اساس استانداردها آزمایش ژنوم ویروس در آنها انجام شد و طبق این بررسیها میزان رخداد هپاتیت B، C و اچآیوی همسطح کشورهای اروپایی و در حد سههزارم درصد است.

«تحول» انتقال خون
- طرح تحول نظام سلامت شاید یکی از نقاط عطف در حوزه سلامت کشور بود که همه عرصههای سلامت را در بر گرفت، تحول در انتقال خون را چگونه ارزیابی میکنید؟
مهمترین قدمی که در قالب طرح تحول نظام سلامت در انتقال خون برداشته شد، نگاه اقتصادی به چرخه انتقال خون بود. خدمات انتقال خون برای اولین بار تعرفهگذاری شد که این کار هم خدمات انتقال خون را ارزانتر کرد، هم دسترسی را در سراسر کشور فراهم کرد و هم منابع مالی خوبی را ایجاد کرد تا بتوانیم وارد اقدامات جدید شویم.
امروزه به یُمن طرح تحول در هر ۳۱ مرکز استانمان امکان اهدای پلاکت داریم و اگر طرح تحول نبود اصلاً نمیتوانستیم پلاکت کشور را تأمین کنیم؛ زیرا پلاکت را با روش سنتی از خون جدا میکردیم. اما امروز امکان اهدای مستقیم پلاکت داریم. در سالهای طرح تحول علیرغم افزایش تعداد مراکز و اعمال جراحی موفق شدیم، اهدای خون را در حد ۲ میلیون و ۱۰۰ هزار واحد نگه داریم و مفهومش این است که ما به کیفیت پرداختیم، وارد کمیت نشدیم. اجازه دادیم فرآیندهایمان به صورت منطقی پیش رود و خون بهینه و منطقی مصرف شود.
انتهای پیام
خبرنگار: مژگان زینلیپور / دبیر: زهرا روزبروزی





نظرات