به گزارش ایسنا و به نقل از ساینس نیوز، از آنجا که این بیماری اسرارآمیز در اواخر ماه دسامبر در چین شیوع یافت، محققان شرکت داروسازی "اینوویو"(Inovio) به دقت به آنچه اتفاق افتاده بود، توجه داشتند، حتی قبل از این که کسی بداند علت این بیماری خانواده ویروسهای کرونا است.
این شرکت مستقر در سن دیگو ایالات متحده، با هیچ ویروسی غریبه نیست. پس از آنکه "MERS" که توسط یک ویروس کرونای متفاوت ایجاد شد و در سال 2012 ظهور کرد، این شرکت یکی از اولین شرکتهایی بود که یک واکسن(که هنوز هم آزمایشی است) برای این بیماری ایجاد کرد.
اکنون در این شیوع جدید، به محض اینکه محققان چینی آرایش ژنتیکی کروناویروس جدید موسوم به "کووید 19" را منتشر کردند، دانشمندان این شرکت به سرعت شروع به فعالیت روی توسعه درمان و واکسن برای آن کردهاند.
"کیت برودریک" معاون ارشد تحقیق و توسعه "اینوویو" گفت: ما همه امیدوار بودیم که واکسن MERS که قبلاً ساخته شده در این مورد به اندازه کافی همپوشانی داشته باشد و مفید باشد، چرا که مانند MERS و سارس، کروناویروس جدید یک ویروس جدید است که از RNA به عنوان ماده ژنتیکی استفاده میکند.
اما تجزیه و تحلیل عمیق نشان داد که این واکسن برای کروناویروس جدید کارایی ندارد و نمیتواند جلوی این ویروس جدید را بگیرد. بنابراین محققان شرکت تصمیم به طراحی یک واکسن جدید گرفتند.
روش جدید دانشمندان برای ساخت واکسن کروناویروس
آنها به رویکرد نسبتاً جدیدی برای ایجاد واکسن روی آوردهاند. واکسنهای سنتی از اشکال ضعیف یا کشته شده ویروس یا قسمتهایی از ویروسها از جمله پروتئینهای خالص تشکیل شدهاند و سیستم ایمنی بدن هنگام تزریق به فرد، ویروس را به عنوان مهاجم تشخیص میدهد و برای جلوگیری از تهاجمهای بعدی، آنتیبادی تولید میکند. اما نکته این است که پرورش کافی ویروسهای ناتوان یا تمیز کردن پروتئینهای کافی برای ایجاد واکسن برای میلیونها نفر میتواند ماهها یا حتی سالها طول بکشد.
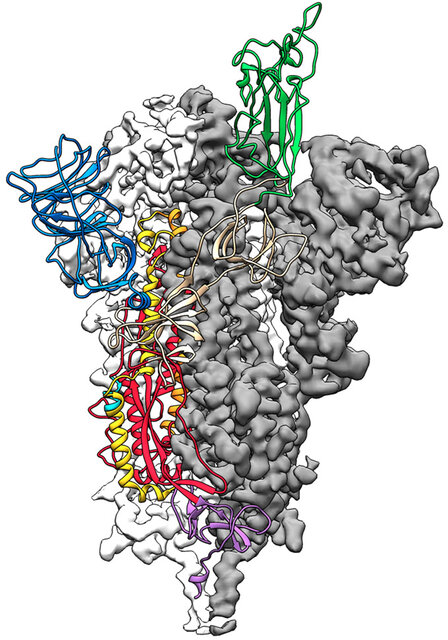
بنابراین "اینوویو" و سایر شرکتها روشهایی را برای ساخت هرچه سریعتر واکسن ایجاد کردند. دانشمندان "اینوویو" از روی واکسن سارس، RNA ویروس را به DNA تبدیل کرده و بخشهایی از ویروس را انتخاب کردند که شبیه سازیهای رایانهای نشان میدهد سیستم ایمنی بدن را در ساخت آنتی بادیها تحریک میکند.
آن بخشهای منتخب DNA سپس به باکتریها وارد میشوند تا مقادیر زیادی قطعه پروتئینی را برای استفاده در واکسن تولید کنند. این روش به طور چشمگیری زمان لازم برای ساخت واکسن را کوتاه میکند. به طور کلی ساخت واکسن سنتی دو تا سه سال طول میکشد، اما "برودریک" میگوید طراحی این محصول اولیه، سه ساعت و ساخت آن حدود یک ماه طول کشید.
"اینوویو" از ابتدای ماه فوریه آزمایش واکسن روی حیوانات را آغاز کرده و امیدوار است تا اوایل تابستان آزمایشهای ایمنی را در انسان آغاز کند.
با این وجود، واکسن "اینوویو" حداقل یک سال تا استفاده گسترده فاصله دارد. از آنجا که تعداد موارد جدید ابتلا به بیماری کروناویروس جدید یا "کووید-19" همچنان رو به افزایش است، چندین گروه دیگر نیز در حال توسعه برای تولید واکسن و درمانی هستند که با روشهای غیرسنتی به مقابله با این ویروس بپردازند.
محققان مؤسسه ملی آلرژی و بیماریهای عفونی ایالات متحده با همکاری دانشگاه "کمبریج"، شرکت بیوتکنولوژی "مدرنا"، در حال ایجاد یک RNA خبر رسان یا mRNA، که بدن را برای تولید اجزای واکسن تحریک میکند هستند. RNAهای خبررسان نسخهای از دستورالعملهای ساخت پروتئین هستند که در DNA ژنها رمزگذاری شدهاند و ماشین آلات سلولی دستورالعمل mRNA را برای ساخت پروتئین میخوانند.
"کیزمکیا کوربت" ایمونولوژیست ویروسی در مرکز تحقیقات واکسن "NIAID" میگوید: دانشمندان بخشهایی از "SARS-CoV-2" را انتخاب کردهاند که ممکن است یک واکنش ایمنی شدید در برابر ویروس ایجاد کند. واکسن mRNA به سلولهای انسانی میگوید که کدام پروتئینهای ویروسی را تولید کنند.
وی افزود: ما به معنای واقعی کلمه کد ژنتیکی طراحی واکسن را به عنوان RNA که به سلولها میگوید چه کنند، به سلولها میدهیم. بدین صورت که انگار به سلولها میگویند سلام، این پروتئین را بسازید.
پروتئینها سپس سیستم ایمنی بدن را برای تولید آنتی بادی برای محافظت در برابر ویروس تولید میکنند. از آنجایی که بدن تولید پروتئین را با واکسن mRNA انجام میدهد، محققان میتوانند فرآیند زمانبر و پرهزینه ساخت پروتئینهای واکسن را دور بزنند.
"کوربت" میگوید: این استراتژی میتواند برای طراحی واکسنها علیه ویروسهای بعدی یا سایر بیماریهای عفونی و واگیر استفاده شود. احساس میکنیم آنچه که توسعه دادهایم یک استراتژی جهانی است که میتواند به سرعت یک واکسن را تهیه کند. ضمن اینکه واکسنهای دیگر mRNA علیه MERS و سایر بیماریها هنوز در مرحله آزمایش هستند.
وی زمان مشخصی برای ارائه واکسن mRNA تیم خود را تعیین نکرد، اما "آنتونی فاشی" مدیر "NIAID" گفت واکسن mRNA میتواند ظرف چند ماه آتی برای آزمایش ایمنی اولیه آماده شود.
کوربت افزود: اما محققان باید یک شرکت داروسازی برای تولید مقادیر زیادی از دوزهای mRNA که برای استفاده عموم مردم ضروری است، پیدا کنند.
تجربه "اینوویو" در واکسن MERS خود نمونهای از این مسئله است که به طور معمول چقدر طول میکشد تا اطمینان حاصل شود که یک واکسن ایمن و مؤثر است. این شرکت آزمایش ایمنی اولیه واکسن MERS را در یک کارآزمایی بالینی فاز اول از فوریه 2016 تا مه 2017 انجام داد. این واکسن در اوت 2018 به آزمایش فاز دوم منتقل شد تا ایمنی در تعداد بیشتری از افراد آزمایش و مشخص شود آیا این واکسن برای ساخت آنتی بادیهای محافظ، سیستم ایمنی را تحریک میکند یا خیر. انتظار میرود این کار اواخر امسال به پایان برسد.
حتی اگر همه چیز با سرعت پیش برود، واکسن MERS باید آزمایش ایمنی و اثربخشی فاز سوم را قبل از تصویب توسط اداره غذا و داروی ایالات متحده پشت سر بگذارد و تازه پس از آن واکسنها و داروها در دسترس عموم قرار میگیرند.
"اینوویو" با مشارکت "مدرنا" و "NIAID" هر دو بودجهای را از ائتلاف مستقر در اسلو برای نوآوریهای آمادگی اپیدمی(CEPI) دریافت کردهاند. این نهاد همچنین نوع دیگری از تولید واکسن جدید را با همکاری محققان دانشگاه کوئینزلند در بریزبن استرالیا تأمین میکند که در تلاش برای یافتن راهی برای جلوگیری از کروناویروس از آلوده کردن سلولها هستند. این تیم از سلولهای پستانداران برای تولید واکسن استفاده میکند.
"مونرو" سرپرست این مطالعه میگوید: با استفاده از دستگاهی که توسعه خواهد یافت، محققان میتوانند آزمایشاتی را که چند هفته به طول میانجامید، در چند روز انجام دهند. دستگاه آزمایشگاهی ممکن است طی چند هفته آینده ساخته شود. اما آزمایش ایمنی در افراد ممکن است چند ماه طول بکشد و آماده سازی واکسن برای استفاده عمومی بسیار بیشتر طول خواهد کشید.
وی افزود" هنگامی که کار را برای تولید واکسن شروع کردیم، تصور میکردیم که این موضوع به مدت سه سال طول خواهد کشید، اما ظهور کروناویروس جدید ما را مجبور به تسریع تلاشهای خود کرد. با این وجود، تخمین میزنیم آماده شدن واکسن کروناویروس جدید حداقل یک سال طول بکشد.
واکسنها به افراد در جلوگیری از آلوده شدن به عوامل بیماریزا کمک میکنند، اما ممکن است به محض آلوده شدن فرد کمک کننده نباشد. اما آنتی بادیهای محافظ هم ممکن است از عفونت جلوگیری کنند و هم آنها را درمان کنند.
آنتی بادیهای موجود در خون افرادی که از عفونت بهبود یافتهاند و در برابر ویروس یا باکتریهایی که باعث بیماری شدهاند، مقاوم شدهاند، غالباً چند سال یا دهها سال در بدن فرد میمانند و هنگامی که فرد بعدها به عفونت مشابه روبرو شد، این آنتی بادیها میتوانند از فرد محافظت کنند. اما نکته مهم این است که این آنتی بادیها میتوانند از فرد در مقابل دیگر عوامل بیماریزا نیز به سرعت محافظت کنند.
یکی از محققان میگوید: هفتهها تا ماهها طول میکشد تا واکسنها سیستم ایمنی بدن را برای تولید سطح محافظی از آنتی بادیها تحریک کنند. به عنوان مثال، واکسنهای ابولا حداقل یک هفته برای تحریک تولید آنتی بادیها وقت میگذارند، اما در نهایت، آنتی بادیها موجب محافظت فوری میشوند.
در مطالعات انجام شده توسط محققان دیگر، سرم خون حاوی آنتی بادیهای محافظ گرفته شده از افرادی که از ابولا بهبود یافته بودند به افراد آلوده کمک کرد تا از این بیماری بهبود یابند. پزشکان و دانشمندان در چین قبلاً استفاده از پلاسمای خون را از افرادی که از کووید-19 بهبود یافتهاند، برای درمان افرادی که به این بیماری مبتلا هستند، شروع کردهاند.
اما دادن آنتی بادی از بهبود یافتگان به مبتلایان همیشه کار نمیکند. شرکتهای دارویی آنتی بادیهایی تولید کردهاند که با اطمینان بیشتری میتوانند از بیماران محافظت کنند. این شرکتها در حال آزمایش آنتی بادیها در برابر ابولا و ویروس MERS هستند. محققان میگویند مطالعات بالینی و کارهای آزمایشگاهی با آنتی بادیهای MERS نشان میدهد که میتوانند به محافظت در برابر عفونت و درمان عفونتهای ایجاد شده کمک کنند.
این شرکتها اکنون در حال تولید آنتی بادی برای مقابله با کروناویروس جدید هستند. آنها میگویند: ما از پروژه MERS چیزهای زیادی آموختهایم که هم اکنون میتوانیم از آن برای پروژه درمان کروناویروس استفاده کنیم.
محققان همچنین امیدوارند با افرادی که از کووید-19 بهبود یافتهاند، همکاری کنند تا سلولهای تولید کننده آنتی بادی از خون آنها دریافت شود. برداشت آنتی بادی از مردم چیزی نیست که بتوان به آسانی آن را در مقیاس زیاد انجام داد.
به رغم واکنش سریع دانشمندان، هنوز واکسن و محافظت آنتی بادی دور از دسترس است. البته در وضعیت حاد، سازمان غذا و داروی آمریکا(FDA) ممکن است استفاده اضطراری از واکسنهای امیدوارکننده را که هنوز کاملا آزمایشهای ایمنی را پشت سر نگذاشتهاند، مجاز کند. اما محققان حداقل به مدت شش ماه نخواهند فهمید که هر یک از واکسنها کمک کننده است یا خیر.
به کارگیری راهکارهای دیگر برای مقابله با این ویروس جدید از جمله استفاده مجدد از داروهای موجود برای مبارزه با سایر بیماریها از جمله HIV و هپاتیت C نیز در دست اقدام است. اما هنوز هیچ برنده مشخصی در بین این کاندیداها وجود ندارد. در حال حاضر افرادی که در معرض این ویروس قرار دارند، باید برای مقابله با این بیماری به تقویت سیستم ایمنی بدن خود و مراقبتهای حمایتی پزشکان و پرستاران امیدوار باشند.
انتهای پیام


نظرات